Vraag 9: hoe handel je bij het buikgriep-virus op een warme zomerdag?
Lees meer

Dit artikel is een praktijkgerichte bewerking van Dirkzwager AJ, Verheij R, Nieuwbeerta P, Groenewegen P. Mental and physical health problems before and after detention: A matched cohort study. Lancet Reg Health Eur 2021;8:100154. Publicatie gebeurt met toestemming.
Martijn Ruiten, medisch directeur medTzorg werkte hieraan mee.
Mensen met een slechte lichamelijke en geestelijke gezondheid zijn oververtegenwoordigd in de gevangenispopulatie. Onduidelijk is of die gezondheidsproblemen er al waren voor de detentie, of juist in de gevangenis zijn ontstaan of verergerd. In een gematcht cohortonderzoek op basis van Nivel Zorgregistraties Eerste Lijn en gevangenisgegevens is de gezondheid van gedetineerden in het jaar voor en het jaar na hun detentie vergeleken met die van niet-gedetineerden.
Gedetineerden bleken al voor hun detentie relatief vaak psychische en sociale problemen te hebben. De gevangenschap zelf veranderde daar niet veel aan. (Ex-)gedetineerden blijven een kwetsbare patiëntengroep die ook buiten de gevangenis extra aandacht behoeft.
Wereldwijd verblijven er meer dan 10 miljoen mensen in penitentiaire inrichtingen.1 De overgrote meerderheid wordt op een gegeven moment vrijgelaten en een aan- zienlijk deel komt opnieuw in de gevangenis terecht. Dit maakt gezondheid van en zorg voor gedetineerden een belangrijk onderdeel van de volksgezondheid, waar in Nederland jaarlijks zo’n 30.000 mensen mee te maken heb- ben.2 We weten dat mensen met een slechte gezondheid oververtegenwoordigd zijn in de gevangenispopulatie.3–8 Systematische literatuuronderzoeken laten zien dat (ex-)gedetineerden in vergelijking met de algemene bevolking meer lichamelijke en geestelijke gezondheids- problemen hebben.5–8 Bovendien komt multimorbiditeit bij (ex-)gedetineerden veel voor.9–11 Onduidelijk is echter of hun gezondheidstoestand al voor hun detentie slecht was of een gevolg is van de detentie. Het is jammer dat er zo weinig empirisch onderzoek is, want de verwachtingen over het effect van detentie verschillen. De ontberingen van het gevangenisleven, de blootstelling aan stress, het le- ven in gemeenschap en het stigma van opsluiting zijn alle in verband gebracht met gezondheidsproblemen.12,13 Aan de andere kant kunnen gevangenissen ook gezondheids- bevorderende effecten hebben, bijvoorbeeld voor mensen met reeds bestaande sociale, economische of gezondheidsproblemen, die voor hun detentie geen toegang tot gezondheidszorg hadden.
14,15 Meer dagelijkse structuur, regelmatige en voedzame maaltijden, minder mogelijkheden om alcohol en drugs te gebruiken en toegang tot gezondheidszorg zijn goed voor de gezondheid. Het meeste onderzoek naar gezondheid in gevangenissen is cross-sectioneel, maar sommige longitudinale onderzoeken hebben tijdens detentie verbetering van de geestelijke gezondheid laten zien.16 Niet bekend is in hoeverre zulke gezondheidsverbeteringen ook blijven bestaan na vrijlating.
Doel van ons onderzoek was om voor zowel mannelijke als vrouwelijke gedetineerden na te gaan (a) in hoeverre hun gezondheid voorafgaand aan de detentie verschilde van die van niet-gedetineerden, en (b) in hoeverre de gezondheidsproblemen en het verschil met niet-gedetineerden na de detentie veranderd waren.
Binnen de – streng beveiligde – omgeving van het Centraal Bureau voor de Statistiek (CBS) hebben we geanonimiseerde gegevens over gedetineerden en de periode waarin ze gedetineerd waren gekoppeld aan achtergrondgegevens uit het Stelsel van Sociaal-statistische Bestanden en aan gegevens van Nivel Zorgregistraties Eerste Lijn over gezondheidsproblemen waarvoor mensen naar de huisarts gingen.17-19 We vergeleken een groep gedetineerden die in 2014 of 2015 vastzaten met een groep niet-gedetineerden die 1:5 gematcht waren qua leeftijd, geslacht en huisartsen- praktijk.
Per ICPC-hoofdstuk berekenden we de prevalentie van gezondheidsproblemen in het jaar voor en het jaar na de detentie. Voor de controlegroep namen we de start- en eind- datum van de detentieperiode van de gedetineerde waaraan zij waren gekoppeld, zodat de analyse van controlepersonen en gedetineerden een identieke periode van 1 jaar betrof.
Ons onderzoeksvoorstel werd positief beoordeeld door de Commissie Ethiek Rechtswetenschappelijk & Criminologisch Onderzoek van de Vrije Universiteit (brief van 26.03.2018) en door de Kamer Huisartsen en de privacycommissie van Nivel Zorgregistraties Eerste Lijn (nummer NZR- 003.18.017).
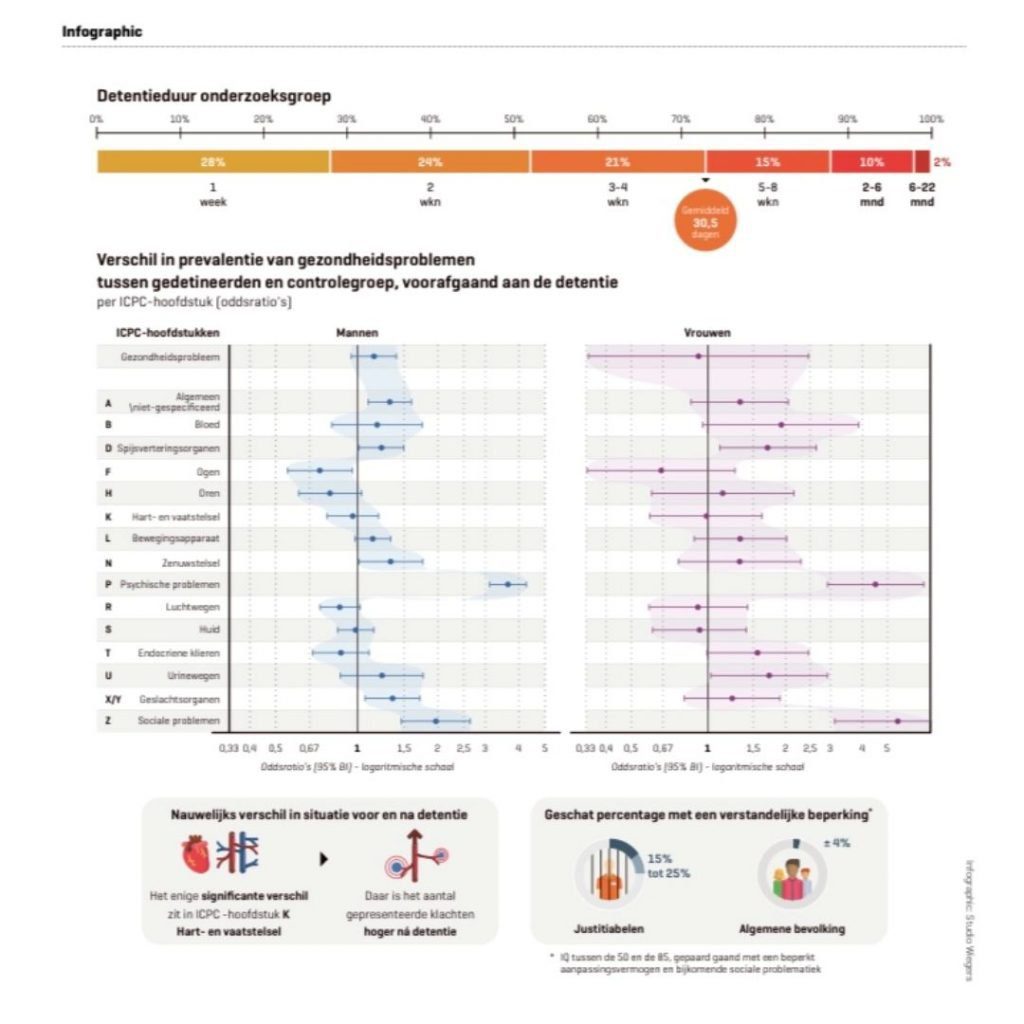
De koppeling van Nivel Zorgregistraties Eerste Lijn en de gegevens over gedetineerden leverde 2959 gekoppelde records op. Hiervan vielen er 1993 uit doordat in de Zorgregistraties gegevens ontbraken over het jaar voor of na detentie (686 betroffen de huisartsenpraktijk, 1307 betroffen de gedetineerde). Ten slotte vielen er nog 14 records uit door het ontbreken van voldoende matches. Uiteindelijk werden 952 gedetineerden vergeleken met 4760 niet-gedetineerden.
De infographic geeft een globaal beeld van de verschillen in gezondheidsproblemen. Vergeleken met niet-gedetineerden rapporteerden mannelijke gedetineerden in het jaar voor de detentieperiode vaker psychische problemen, sociale problemen, neurologische problemen, spijsverteringsproblemen, problemen gerelateerd aan het genitale systeem en niet-gespecificeerde gezondheidsproblemen. Ter illustratie: 43,7% van de mannelijke gedetineerden meldde zich in het jaar voorafgaand aan de detentie met psychische problemen bij hun huisarts, tegenover 17,6% van de niet-gedetineerden.
Bij een gedetailleerdere indeling in kleinere probleemclusters blijkt dat mannelijke gedetineerden in het jaar voor hun detentie ongeveer 17 keer zo veel kans hadden op een huisartsencontact in verband met drugsmisbruik, 7 keer zo veel kans op een contact in relatie tot alcoholmisbruik en circa 3 keer zo veel kans op stressreacties en persoonlijkheidsstoornissen. Bij vrouwelijke gedetineerden vonden we een soortgelijk patroon, maar door de kleinere aantallen waren de oddsratio’s minder vaak significant. Vrouwelijke gedetineerden zochten in het jaar voor hun detentie wel aanzienlijk vaker dan niet-gedetineerde vrouwen contact met de huisarts vanwege persoonlijkheidsstoornissen en depressie, en ze hadden ongeveer 2 keer zo vaak een acute urineweginfectie of ernstige rugproblemen.
Tot op zekere hoogte waren de gezondheidsverschillen tussen gedetineerden en niet-gedetineerden voor detentie toe te schrijven aan sociaaleconomische verschillen: migratie- achtergrond, sociaaleconomische positie (betaald werk, uit- kering), inkomenspositie en het hebben van een partner. Als we hiermee rekening houden, verdwijnt een aantal verschillen met de controlegroep. Op een lichte toename van cardio- vasculaire problemen na vonden we nauwelijks veranderingen in gezondheidsproblemen voor en na detentie.
WAT IS BEKEND?
WAT IS NIEUW?
Naar de gezondheidseffecten van detentie is nog weinig onderzoek gedaan. In dit gematchte cohortonderzoek hebben we een breed scala aan lichamelijke en geestelijke gezondheids- problemen bij vrouwelijke en mannelijke gedetineerden vergeleken met de problemen bij gematchte niet-gedetineerden.
Onze eerste kernbevinding is dat de gezondheidstoestand van gedetineerden voor detentie al slechter was dan die van niet-gedetineerden. Ook als je sociaaleconomische verschillen tussen gedetineerden en controlepersonen in aanmerking neemt, kwam een aantal gezondheidsproblemen vaker voor bij gedetineerden: psychische en sociale problemen (voor mannen en vrouwen); genitale problemen (mannen); coronaire hartziekte (mannen) en ernstige rugproblemen (vrouwen).
De tweede kernbevinding is dat de gezondheidsproblemen van gedetineerden voor en na de detentie nauwelijks verschilden, en dat hun gezondheid niet meer veranderde dan die van de controlepersonen. Kortom, ons onderzoek laat geen gezondheidseffect van detentie zien – noch schadelijk noch bevorderend – maar bevestigt dat personen die in gevangenissen terechtkomen dan al een relatief slechte gezondheid hebben.
Onze bevindingen zijn relevant voor zorgverleners binnen en buiten de gevangenismuren. Kennis van de specifieke gezondheidsproblemen van (ex-)gedetineerden kan hen helpen om de zorgbehoeften van deze bijzonder kwetsbare groep adequaat te herkennen en aan te pakken. In combinatie met onze bevinding dat personen die in detentie komen meer gezondheidsproblemen hebben, duidt het feit dat hun gezondheid na de detentie niet is verbeterd mogelijk op een gemiste kans om in de gezondheidsbehoeften van gedetineerden te voorzien.
Kort na aankomst in de gevangenis is er een medische intake en de zorgverlener die de gedetineerde ziet, is dan in principe in de positie om diens gezondheid te versterken, bijvoorbeeld door gezondheidsbehoeften te signaleren, informatie te ver- strekken, een behandeling te geven of de continuïteit van zorg voor, tijdens en na detentie te bewaken.
De kracht van onze aanpak zit in het gebruik van gegevens uit de huisartsenpraktijk. Deze geven een beter beeld van de gezondheid dan ziekenhuisgegevens. Door administratieve gegevens en routine-zorggegevens te gebruiken, voorkwamen we problemen van zelfrapportage. Een beperking is dat we geen gegevens hadden over gedetineerden die niet waren ingeschreven bij een huisarts, bijvoorbeeld door thuisloosheid. Een andere beperking is dat de gemiddelde detentieduur van onze onderzoekspopulatie korter was dan het Nederlandse gemiddelde; dit vanwege de beperkte periode die ons onder- zoek besloeg.
Over het algemeen is de medische zorg binnen de meeste gevangenissen goed, maar zoals ons onderzoek heeft laten zien betekent dit niet dat mensen er beter uitkomen. Het maakt veel uit hoe men de detentie heeft ervaren en hoe men is behandeld. Los daarvan vormen (ex-)gedetineerden een kwetsbare groep waarover veel vooroordelen bestaan. Het is belangrijk dat huisartsen zich dat realiseren en (ex-)gedetineerden tegemoet treden als zorgbehoeftige personen, zonder te stigmatiseren. Mensen komen om veel verschillende redenen in de gevangenis terecht en het zijn veelal geen ernstige vergrijpen. Vaak betreft het mensen die beperkt zelfredzaam zijn en makkelijk beïnvloedbaar. Moeilijkheden met leren en onvoldoende (sociale) vaardigheden zijn een onderschat probleem bij gedetineerden.20 Naar schatting 15-25% heeft een verstandelijke beperking.21,22 Dit is aanzienlijk meer dan in de algemene bevolking, waar circa 4% een lichte verstandelijke beperking heeft.22
Ons onderzoek bevestigt het beeld dat psychische problemen een belangrijke rol spelen bij gedetineerden: de gedetineerden in ons onderzoek kwamen relatief vaak met psychische problemen bij de huisarts. Het is daarom belangrijk dat huisartsen – als zij weten dat een patiënt een detentieverleden heeft – zich ervan bewust zijn van wie de gedetineerde is als patiënt, dat deze veelal kwetsbaar is en dat dit vraagt om zorg op maat. Bekend is dat lang niet alle patiënten willen dat hun eigen huisarts weet dat zij hebben vastgezeten, uit angst voor negatieve reacties. Daarom is het – mogelijk meer dan bij andere patiënten – belangrijk dat huisartsen investeren in het opbouwen van een vertrouwensrelatie met hun ex-gedetineerde patiënten en proberen de detentie bespreekbaar te maken, omdat de patiënt zich er mogelijk voor schaamt. Soms komt een huisarts juist in het gesprek over detentie erachter dat er grote problemen zijn. Denk aan de alleenstaande man met dementie die zijn rekeningen niet meer betaalt en in de gevangenis terechtkomt, terwijl dit voorkomen had kunnen worden als er eerder adequate hulp was geweest. Het is dan fijn als de medische dienst vanuit de gevangenis even belt om de eigen huisarts hiervan op de hoogte te stellen.
Een goede medische overdracht naar de eigen huisarts kan van groot belang zijn voor de gezondheid van ex-gedetineerden. In gevangenissen is 1 fte huisarts beschikbaar op gemiddeld 400 gedetineerden. Dit is 5 keer zoveel als buiten de muren. Huisartsen binnen de gevangenis kunnen dus veel betekenen voor de gedetineerde patiënt, maar momenteel vindt er niet of nauwelijks medische overdracht plaats naar de eigen huisarts. Dat zou veel beter kunnen. Het is belangrijk dat de eigen huisarts weet wat er zich heeft afgespeeld binnen de muren. Continuïteit van zorg zou zelfs kunnen helpen bij het voorkomen van een nieuwe detentie.
Het gaat overigens niet alleen om medische onderwerpen die overgedragen zouden moeten worden. Tijdens de detentie wordt de zorgverzekering tijdelijk stopgezet. Gedetineerden zijn namelijk verzekerd via een collectieve verzekering van de Rijksoverheid. Na detentie moet de ex-gedetineerde zich zelf weer aanmelden bij een zorgverzekeraar. Men kan zich voor- stellen dat dat niet altijd goed gaat. Wij pleiten daarom ook voor (betere) gegevensuitwisseling en samenwerking met het sociale domein,24 bijvoorbeeld om een ex-gedetineerde patiënt op weg te helpen om uit de schulden te komen.
Download hier het gehele artikel.
Groenewegen PP, Dirkzwager AJ, Nieuwbeerta P, Verheij RA, Ruiten
Gezondheid van gevangenen voor en na detentie. Huisarts Wet 2022;65:DOI:10.1007/s12445-022-1440-z.
Nivel, Utrecht: prof.dr. P.P. Groenewegen, senior onderzoeker zorg- stelsel en sturing (tevens emeritus Universiteit Utrecht), p.groenewegen@nivel.nl; prof. dr. R.A. Verheij, programmaleider Zorgdata en het Lerend zorgsysteem (tevens Tilburg University). Nederlands Studiecentrum Criminaliteit en Rechtshandhaving, Amsterdam: dr. A.J.E. Dirkzwager, senior onderzoeker. Universiteit Leiden, Instituut voor Strafrecht en Criminologie, Leiden:
prof. dr. P. Nieuwbeerta, hoogleraar criminologie. MedTzorg, Utrecht: dr. M. Ruiten, medisch directeur.
Mogelijke belangenverstrengeling: niets aangegeven.
Lees meer

Lees meer

Lees meer
