Inhoud
Samenvatting
1
Bloedafname voor politie en justitie
Bloedafname voor politie en justitie
Standpunt medTzorg
medTzorg-artsen werken niet mee aan bloedafname bij personen die dit weigeren, ook al ligt er een bevel.
Essentieel voor ANW-dienst
Indien verwonde een politiefunctionaris is verwijs naar het PrikPunt (bereikbaar via
088-7745463). Voor vragen over prik-, spat- en bijtaccidenten is 24/7 de dienstdoende GGD-arts bereikbaar via 112 meldkamer ambulance.
Bloedafname in het kader van prik-, spat- en bijtincidenten
Uitgangspunten
Wanneer de verwonde een politiefunctionaris is:
- De politie dient zelf contact op te nemen met arbodienst van de politie voor de verdere afhandeling en het PrikPunt. Indien verzorging nodig is: stuur de politiefunctionaris eerst naar de SEH van het dichtstbijzijnde ziekenhuis.
In alle andere gevallen:
- Leg voorafgaand aan de bloedafname altijd duidelijk uit aan betrokkene wat de reden van de bloedafname is en wat de consequenties kunnen zijn.
- Vraag altijd of betrokkene akkoord gaat.
- Bij incidenten met een besmettingsrisico moet je als medTzorg arts eerst een inschatting maken van het risico dat een patiënt heeft gelopen, en zo nodig moet je de patiënt eerst behandelen (dan is er dus een behandelrelatie). Als er eerst behandeld moet worden (er dus een behandelrelatie is); vraag dan expliciet aan de patiënt of deze er mee akkoord gaat dat dezelfde arts (jij) ook bloed afneemt. Indien betrokkene niet akkoord gaat moet een andere collega worden opgeroepen.
- Een officier van Justitie of rechtercommissaris kan iemand bevelen mee te werken aan bloedafname, zo nodig onder dwang van de politie.
Echter: het standpunt van medTzorg is dat onze artsen niet mee dienen te werken wanneer personen weigeren. Wanneer dit het geval is of je loopt hierin vast: zoek contact met de COHA (coördinerend huisarts).
Werkwijze
Bij de verwonde
Er is sprake van een behandelrelatie. Beoordeel de verwonding en eventuele indicatie voor antibiotica. Maak een inschatting van het risico op virusoverdracht en maak een inschatting of de patiënt tot een risicogroep behoort. Bij laag risico alleen HBV vaccinatie (liefst binnen 24u, kan binnen 7dg) en bij hoog risico zowel HBV vaccinatie (liefst binnen 24u), HCV screening (maand 1 en 3 na verwonding) en HIV (verwijzen SEH voor starten PEP).
In de Richtlijn bloedafname voor politie en justitie staat de volledige uitleg.
Bij de bron
De serologische status van de bron is nodig voor het bepalen van het beleid bij de verwonde. Er is geen sprake van een behandelrelatie met de bron. Ga na of de bron besmet is en, indien niet bekend, maak een plan voor verder onderzoek. Indien bron akkoord: bloedafname middels 2 stolbuizen (worden aangeleverd door politie). Buizen worden door politie naar het dichtstbijzijnde ziekenhuis gebracht. Overleg met de dienstdoende internist. De bron kan ook verwezen worden naar SEH voor afname. Maak afspraken** over het ontvangen van de uitslagen zodat een eventuele verwonde tijdig behandeld kan worden. Advies bloedafname bij laagrisico: HBsAg cito (<24u). Bij hoogririsco: HBsAg cito (<24 uur), Anti-HCV, en indien positief: HCV-RNA (niet cito), Anti-Hiv cito (<2 uur).
In de Richtlijn bloedafname voor politie en justitie staat de volledige uitleg.
** hoe maak je eigenlijk die afspraken Bijvoorbeeld zelf overdragen aan de dagdienstarts dat er een uitslag aan zit te komen, daarna telefoonnummer van dagdienst aan politie of justitie doorgeven. Omdat dit weinig voorkomt is er geen vaste workflow voor.
Voor speciale situaties
Volledige richtlijn
1
Inleiding
Inleiding
1.1 Middelengebruik en het verkeer
Deelnemen aan het verkeer (niet alleen een auto besturen) onder invloed van alcohol is al lang verboden (art 8 Wegenverkeerswet. Besluit alcohol, drugs en geneesmiddelen in het verkeer (DIV)). Om dit te controleren kan de politie verkeersdeelnemers verzoeken een blaastest te doen en indien de bestuurder dit niet kan of wil, bevelen mee te werken aan een bloedtest. De afname van bloed moet gedaan worden door een verpleegkundige of arts in het bijzijn van een opsporingsambtenaar. Sinds 1 juli 2017 is naast het gebruik van alcohol (> 0,5 promille in bloed) ook het gebruik van drugs en geneesmiddelen (boven een bepaalde concentratie in het bloed) tijdens verkeersdeelname strafbaar. (Besluit alcohol, drugs en geneesmiddelen in het verkeer).
Bij drugs gaat het om :
- amfetamine
- methamfetamine
- cocaine
- MDMA
- MDEA
- MDA
- cannabis
- heroine
- morfine
- GHB
- gammabutyrolacton en
- 1,4-butaandiol.
Voor alle stoffen zijn grenswaarden aangegeven zowel voor enkelvoudig gebruik als in combinatie met een of meerdere van de andere middelen. Bij een combinatie van middelen zijn de grenswaarden aanzienlijk lager. (zie: https://zoek.officielebekendmakingen.nl/stb-2016-529.html – artikel 3).
Bij verkeerssituaties kan de politie iemand bij verdenking maar ook at random testen. Voor alcohol gebeurt dit door middel van een blaastest en voor drugs door middel van een speekseltest of een Psychomotorische test (PMT), zie Bijlage PMT.
Indien de blaastest positief is volgt een bevel mee te werken aan een ademanalyse aan een speciaal ademanalyse- apparaat. Als iemand niet mee kan werken aan deze analyse vanwege medische reden (niet voldoende kunnen blazen vanwege ernstige COPD bv) of weigert kan een bloedonderzoek worden bevolen.
Bij een positieve speekseltest of PMT volgt ook een bevel mee te werken aan een bloedonderzoek. De arts die wordt opgeroepen om bloed af te nemen hoeft zich in beginsel niets af te vragen over de motivatie van de bloedafname. Wel dient deze zich te vergewissen dat er geen medische aandoening onder ligt, zie verder bij werkwijze afname. Uiteraard dient de betrokkenen toe te stemmen in de afname.
1.2 Middelengebruik en geweld
Vanaf 1 juli 2017 mag de politie ook bij mensen die verdacht worden van geweldsmisdrijven testen op het gebruik van geweld bevorderende middelen: alcohol, cocaïne, amfetamine en methamfetamine. Bij veroordeling voor een geweldsmisdrijf zal het gebruik van deze middelen tijdens het misdrijf strafverhogend werken. Er zijn hierbij ook grenswaarden voor deze middelen aangegeven. Mensen die worden aangehouden op verdenking van het plegen van een geweldsmisdrijf en waarbij verdenking bestaat op gebruik van middelen zullen daarom worden getest.
- Voor alcohol eerst met de blaastest, en indien positief de ademanalyse met het speciale apparaat, en indien dat laatste niet mogelijk is of wordt geweigerd, de bloedproef.
- Bij verdenking op gebruik drugs de speekseltest of PMT, en indien positief een bloedproef.
Aangezien de indicatie voor een bloedproef in het verkeer is verruimd en de geweldsmisdrijven erbij zijn gekomen, zal het aantal aanvragen voor bloedafname toenemen.
1.3 Bloedafname in het kader van prik-, spat- en bijtincidenten
De medTzorg arts kan worden gevraagd bloed af te nemen in het kader van een accident met een besmettingsrisico. Indien hierbij een politiefunctionaris is betrokken als verwonde of bron wordt de afhandeling hiervan gedaan door de bedrijfsgeneeskundige dienst van de politie (ARBONED, via prikpunt). De politie is zelf verantwoordelijk voor het contact leggen met deze dienst. Omdat de uitgangspunten en werkwijze bij bloedafname in het kader van prik-, spat-, en bijtincidenten afwijken van die bij onderzoek naar middelengebruik worden deze apart besproken onder punt 3.
2
Afname in het kader van controle op middelengebruik
Afname in het kader van controle op middelengebruik
2.1 Uitgangspunten
- Bloedafname is een handeling die wordt verricht op verzoek van de politie, formeel de (hulp)officier van justitie ((H)OvJ). Dat betekent dat er hierbij geen sprake is van een behandelrelatie en geheimhoudingsplicht. Aan degene bij wie het bloed wordt afgenomen moet dit duidelijk worden gemaakt aan het begin van het contact.
- Degene bij wie bloed wordt afgenomen moet altijd toestemming hiervoor geven.
- Indien iemand weigert mee te werken wordt er geen bloed afgenomen. Dit dient op het formulier aangekruist te worden. Bloedafname onder dwang is absoluut niet aan de orde. Het is aan de (H)OvJ om aan de verdachte duidelijk te maken wat de consequenties van deze weigering zijn.
- Bij een verdachte die niet in staat is om toestemming te geven (bijvoorbeeld buiten bewustzijn) mag op bevel van de (H)OvJ bloed worden afgenomen. De bepalingen zullen pas worden uitgevoerd als de verdachte hiervoor later alsnog toestemming heeft gegeven. Indien die toestemming er niet komt wordt het bloed vernietigd zonder onderzoek.
- Op het formulier dient de arts alleen aanvullende medische informatie te geven die relevant is voor de rijvaardigheid, bijvoorbeeld toegediende medicatie door ambulancepersoneel of op de SEH, ziekten die gebruik van rijvaardigheid beïnvloedende medicatie rechtvaardigen. Informatie over de aanwezigheid van infectieuze aandoeningen zoals HIV, HBV, HCV is niet relevant voor de beoordeling.
- Indien medische hulp moet worden verleend is er sprake van een behandelrelatie en valt deze onder de geheimhoudingsplicht. Het is belangrijk de verdachte vooraf duidelijk te maken dat hierover geen mededelingen aan derden inclusief de politie worden gedaan tenzij met diens toestemming. De verdachte moet daarbij ook worden gevraagd of deze bezwaar heeft dat de arts na de medische hulp bloed afneemt in het kader van het politieonderzoek. Duidelijk moet worden gemaakt dat dit niet wordt gedaan als hulpverlener en dat dat contact derhalve niet onder het medisch beroepsgeheim valt. Als de verdachte daar wel bezwaar tegen heeft dient tijdig (ter voorkoming van tijdsverlies) een collega te worden ingeschakeld om na afloop van de medische hulpverlening bloed af te nemen. Indien zowel zorg als bloedafname wordt gedaan mag dat beide worden gedeclareerd.
- Verlenen van noodzakelijke medische hulp heeft altijd voorrang boven de afname van bloed.
- Bloedafname van een overledene is geen taak voor de medTzorg arts maar voor de gemeentelijk lijkschouwer in het kader van de lijkschouw.
2.2 De aanvraag
De aanvraag voor een bloedafname zal door de politie worden gedaan. Hierbij moet door de arts worden nagevraagd of het om een afname voor alleen alcohol gaat, of voor drugs (en alcohol). Indien (ook) drugs bepaald moeten worden dient de afname binnen anderhalf uur na aanhouding plaats te vinden. Deze termijn is vastgelegd vanwege de korte halfwaardetijd van de werkzame stoffen van deze drugs.
Afname na deze termijn is niet meer toegestaan, tenzij er sprake is van bijzondere omstandigheden. Voorbeelden van deze omstandigheden zijn de situatie dat een verdachte ernstige verwondingen heeft die eerst behandeld moeten worden voordat er bloed kan worden afgenomen of de arts buiten diens toedoen (bijvoorbeeld opgeroepen voor het verrichten van levensreddende handeling) niet op tijd aanwezig kan zijn. Te laat komen doordat er een file staat is dat niet. Dit betekent dat de arts zich moet afvragen of de termijn van 1,5 uur haalbaar is. Indien dat niet het geval is moet met de Coördinerend Huisarts en/of met de politie overlegd te worden hoe dat wel gerealiseerd kan worden. Te denken valt aan collega uit ander cluster inschakelen, de verdachte naar arts brengen, bij files de arts met politie- auto ophalen.
Als het alleen om een alcoholbepaling gaat mag het ook later dan anderhalf uur na aanhouding plaatsvinden. De bepaling dat bloedafname voor de alcoholbepaling niet binnen een uur na aanhouding mag plaatsvinden is vervallen.
Bij de aanvraag navragen:
- Tijdstip aanhouding : indien ook op drugs wordt getest is het van belang met de aanvragende politiefunctionaris het tijdstip waarop arts aanwezig kan zijn te bespreken i.v.m. anderhalf uurs-criterium.
- Is er ook verdenking van drugsgebruik op basis van speekseltest of PMT?
- Locatie afname, naam en telefoonnummer betrokken politiefunctionaris
- Personalia verdachte
- Toestand verdachte: bij bewustzijn, letsel, verdenking medische problematiek
- Indien niet bij bewustzijn: is er een bevel van de (H)OvJ?
- Aanwezigheid van ‘ bloedblok’ op de afname locatie – dit ‘ bloedblok’ is een afname-set met twee reageerbuisjes.
NB de politie is verantwoordelijk voor het leveren van het bloedblok. Controleer houdbaarheidsdatum – indien verlopen niet meer gebruiken!
Werkwijze
- Stel je voor aan de verdachte. Het is niet verplicht je te legitimeren of aan te tonen dat je arts bent.
- Maak aan de verdachte duidelijk dat je op verzoek van de politie bloed komt afnemen om het gehalte aan alcohol en/of drugs in diens bloed te bepalen, en niet aanwezig bent als behandelaar.
- Vraag de verdachte of deze mee wil werken aan het bloedonderzoek.
- Indien verdachte niet meewerkt aan de bloedafname dat melden aan de politiefunctionaris die aanwezig is. Deze of de (H)OvJ zal aan de verdachte uitleggen wat de consequenties van deze weigering zijn. Onder geen beding wordt meegewerkt aan bloedafname onder fysieke dwang.
- Voordat bloedafname wordt uitgevoerd beoordelen of er sprake is van medische aandoeningen die alcohol- en/of drugsgebruik simuleren en waarvoor (al dan niet acuut) medische ingrijpen noodzakelijk is. Hierbij dient de arts te kijken naar:
- pupillen
- nystagmus
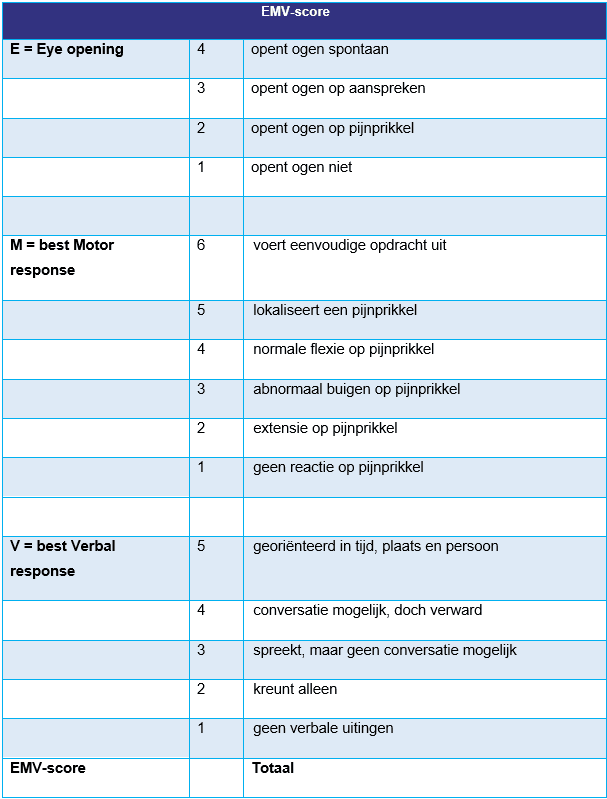
- bewustzijn (EMV score of AVPU score)
- FAST test
- Glucose ( Na ABCD komt DEFG) – Bepalen glucose spiegel om hypo uit te sluiten (zie casus bij CS Amsterdam waarbij bestuurder met hypo inreed op mensen)
Cave diabetische ontregeling, trauma capitis en neurologische ziektebeelden, psychiatrische aandoeningen.
- De bloedafname moet gebeuren in de aanwezigheid van een opsporingsambtenaar/politiefunctionaris.
- Let op tijdstip afname i.v.m. tijdslimiet bij afname gericht op onderzoek drugs.
- Er zijn geen specifieke somatische aandoeningen die een grond vormen af te zien van bloedafname, ook niet een stollingsstoornis of het gebruik van anticoagulantia. Bij ernstige psychiatrische aandoeningen hierbij zo nodig een psychiatrisch consult vragen. Tijdslimiet bij drugsbepalingen zal hierbij mogelijk een probleem vormen.
- Bij de afname moet gebruik worden gemaakt van de materialen die in het bloedblok zitten. Het is wel toegestaan in plaats van de aanwezige spuit en naald gebruik te maken van een venojectsysteem. Een houder en naalden hiervoor worden verschaft door de medTzorg.
- Er moet minimaal 4 en maximaal 10 ml bloed worden afgenomen. Dit hoeft niet bij één venapunctie te worden verkregen. De verdachte moet zich zo nodig aan meerdere venapuncties onderwerpen. Het is hierbij niet gebruikelijk en wenselijk dat er meer dan drie pogingen worden gedaan.
- Het verkregen bloed wordt verdeeld over de twee buisjes in het bloedblok, in ieder buisje minimaal 2 ml.
4 ml per buisje is de voorkeurshoeveelheid. Nadat het bloed in de buisjes is gebracht deze 1 minuut zwenken voordat ze aan de politiefunctionaris worden overhandigd die de identiteitszegels met naam van de verdachte zal plakken.
- Bij verdachten met stollingsstoornissen/gebruik antistolling is extra aandacht en controle nodig van de punctieplaats(en).
- De arts moet het bij het bloedblok horende formulier invullen. Het bovenste gedeelte wordt ingevuld door de politiefunctionaris, het onderste gedeelte door de arts. Zie Bijlage ‘aanvraag t.b.v. toxicologisch onderzoek’
- Noteer eventueel medicijngebruik
- De arts moet onder het formulier naam en handtekening plaatsen.
- Er wordt door de arts geen uitspraak gedaan over de eventuele rijvaardigheid van betrokkenen mocht daarna gevraagd worden door de politie.
2.4 Speciale situaties
Indien het niet mogelijk is om bij de verdachte een venapunctie te verrichten omdat bijvoorbeeld in beide armen een infuus zit en op een andere plaats niet makkelijk veneus bloed kan worden verkregen mag het op de volgende manier via het infuus worden verkregen:
- Het infuus wordt stopgezet.
- Er wordt ca 8 ml bloed afgenomen met behulp van een (ziekenhuis)spuit via het infuuskraantje. Dit bloed wordt weggegooid.
- Met de spuit uit het bloedblok wordt 8 ml bloed afgenomen uit het infuuskraantje en in de buisjes van het bloedblok gedaan (zie hierboven).
- Het infuus wordt weer aangezet.
- Op het formulier wordt vermeld dat het bloed is verkregen via het infuus.
Indien het niet mogelijk blijkt bloed af te nemen dient dat met omschrijving reden te worden vermeld op het formulier. In het Besluit vaststellen gebruik alcohol, drugs en geneesmiddelen in het verkeer is geen regeling meer opgenomen voor de afname van urine omdat dit voor drugs alleen een kwalitatieve maar geen kwantitatieve bepaling mogelijk maakt waardoor de gevolgen voor de rijvaardigheid niet kunnen worden vastgesteld.
Indien de verdachte (sub-)comateus is, of het vermoeden bestaat dat er sprake is van een verlaagd bewustzijn, waardoor het onzeker is of de verdachte helder genoeg is om te begrijpen waarvoor deze toestemming geeft, moet er een duidelijk verzoek/bevel zijn van een (H)OvJ tot het afnemen van bloed. De arts vermeldt dan op het formulier dat de toestemming nog moet worden verkregen. Zo nodig kan worden geadviseerd de ‘veronderstelde’ toestemming na een paar dagen te toetsen.
Tegenonderzoek. De verdachte kan zelf om een bloedonderzoek vragen na een positieve blaastest. De kosten hiervoor zijn voor eigen rekening en worden door de politie geïnd. Indien het om een tegenonderzoek gaat dit vermelden op het formulier. De werkwijze is verder identiek.
3
Afname in het kader van prik-, spat-, of bijtincident
Afname in het kader van prik-, spat-, of bijtincident
3.1 Uitgangspunten
- Indien een politiefunctionaris de gewonde is, dient de politie zelf contact op te nemen met de arbodienst van de politie voor de verdere afhandeling (PrikPunt), of indien verzorging nodig is, eerst naar de SEH van het dichtstbijzijnde ziekenhuis te gaan.
- Voor bloedafname altijd duidelijk uitleggen wat de reden van de bloedafname is en de consequenties.
- Vragen of de betrokkene akkoord gaat.
- Bij accidenten met besmettingsrisico kan er sprake zijn van een behandelrelatie aangezien de medTzorg-arts een inschatting moet maken van het risico dat een patiënt heeft gelopen, en zo nodig de patiënt eerst moet behandelen.
- Als er eerst behandeld moet worden expliciet vragen of de betrokkene er mee akkoord gaat dat dezelfde arts bloed afneemt. Indien dit niet het geval is moet een andere collega worden opgeroepen.
- Een officier van Justitie of rechter-commissaris kan iemand bevelen mee te werken aan bloedafname, zo nodig met behulp van de sterke arm. Iedere arts heeft zijn eigen professionele verantwoordelijkheid.
medTzorg staat op het standpunt dat artsen niet mee dienen te werken aan bloedafname bij personen die dit weigeren, ook al ligt er een bevel.
3.2 De aanvraag
Bij de melding moeten een aantal zaken worden nagevraagd die van belang zijn voor de verdere afhandeling.
- Wat voor soort verwonding (prik/bijt/snij/spatten etc.)?
- Wat is de ernst van de verwonding en is er adequate eerste verzorging uitgevoerd?
- Wie is de verwonde (indien politiefunctionaris verwijzen naar Prikpunt)?
- Is het duidelijk wie de bron is en wil deze meewerken aan eventuele bloedafname?
3.3 Werkwijze
De verwonde:
- Stel je voor en maak duidelijk dat je arts bent en graag wil kijken naar de verwonding en beoordelen of er vervolg stappen nodig zijn. NB- je bent hier behandelend arts en hebt te maken met in beginsel volledige geheimhouding.
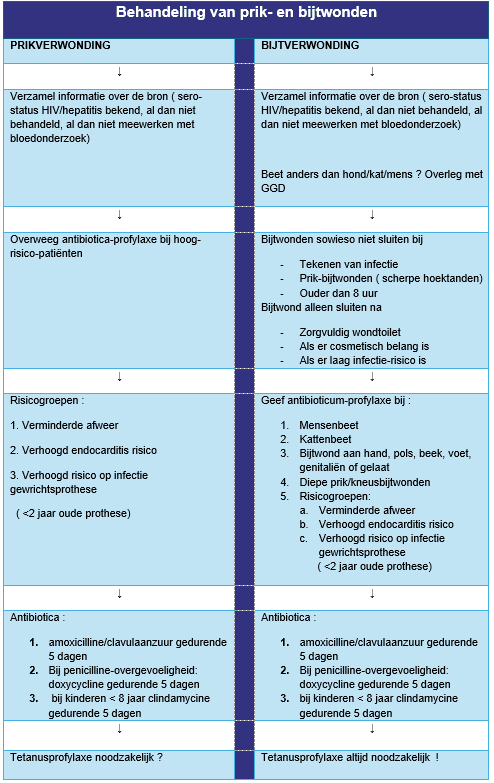
- Inspecteer de verwonding en vraag na wat er precies gebeurd is. Zo nodig aanvullende verzorging geven. NB – bij bijtwonden beoordelen of er een indicatie bestaat voor antibiotica ( zie onderstaande tabel) en zo nodig recept uitschrijven
- Maak een inschatting van het risico op virus overdracht met gebruik van de tabel van het RIVM (zie bijlage 3)
- Bij een laag risico incident alleen beoordelen of er maatregelen tegen overdracht Hepatitis B virus (HBV) nodig zijn (zie bijlage 4)
- Indien HB vaccinatie nodig is verwonde informeren en toestemming vragen diens behandelend huisarts te informeren en te verzoeken vaccinaties en titerbepaling nadien te verzorgen. Vaccinatie start liefst binnen 24 uur maar uiterlijk binnen 7 dagen.
- Indien ook HBIg nodig is vanwege immuun gecompromitteerde status of grote kans op non compliance zorgdragen dat deze z.s.m. gegeven wordt door zelf te geven of te verwijzen naar SEH met begeleidingsbrief (zie bijlage 7).
Bij een hoog risico incident :
HBV: indien niet gevaccineerd of non responder: zie acties in bijlage 4. Indien HBIg nodig is zorgdragen dat dit z.s.m. wordt gegeven door het zelf te geven of te verwijzen naar SEH met begeleidingsbrief (zie bijlage 7).
Hepatitis C virus (HCV): met toestemming van verwonde huisarts informeren en te vragen HCV-RNA te bepalen op maand 1 en 3 (zie bijlage 4)
HIV : insturen met begeleidende brief (zie bijlage 7) naar SEH dichtstbijzijnde ziekenhuis voor starten verdere behandeling (PEP)
De dienstdoende arts Infectieziekte bestrijding van de lokale GGD kan 24/7 worden geconsulteerd indien gewenst. Deze is in het algemeen te bereiken via de meldkamer ambulance.
Gebaseerd op NHG behandelrichtlijn traumatische wonden en bijtwonden 2017
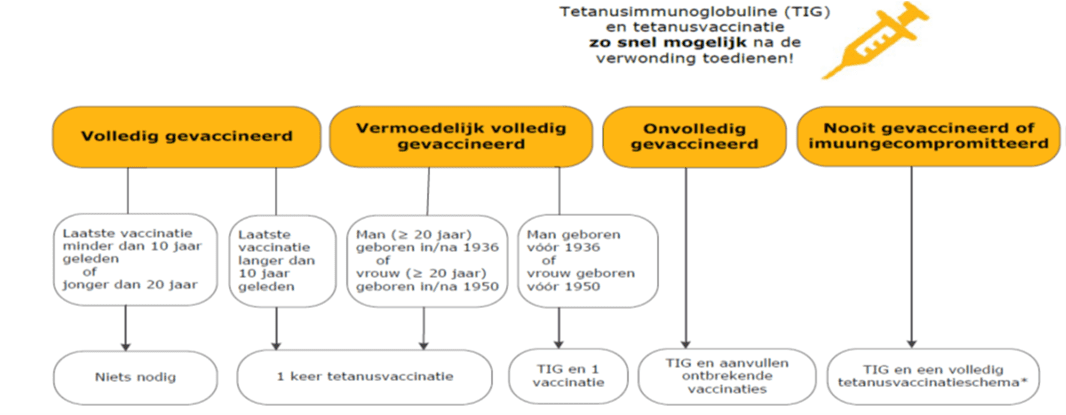
RIVM /LCI Richtlijn Tetanus 2018 https://lci.rivm.nl/richtlijnen/tetanus
De bron:
De serologische status van de bron is van belang bij het bepalen van het beleid bij de verwonde. Indien bekend is kan deze worden benaderd en het belang van het onderzoek worden uitgelegd en gevraagd mee te werken aan het bloedonderzoek. NB – hier is geen sprake van een behandelrelatie en dat dient te worden uitgelegd. Bij een bijtincident kunnen de bron zowel als de verwonde besmet materiaal hebben ontvangen.
- Stel je voor als arts en dat je op verzoek van politie bent gevraagd de medische gevolgen van het incident te beoordelen. Omdat er bloed van de bron in contact is gekomen met de verwonde is er een risico op besmetting met specifieke ziektekiemen namelijk HBV, HCV en HIV.
- Vraag of de bron weet of besmet is met een van deze 3 ziekten?
- Zo ja, is de bron daarvoor onder behandeling en bij wie, en geeft deze toestemming contact op te nemen met deze behandelaar?
- Indien niet bekend wil de bron mee werken aan het onderzoek door bloed af te staan waarbij de uitslag bekend zal worden gemaakt aan de verwonde en diens behandelaar?
- Zo ja, wil de bron zelf de uitslag weten en aan/via welke arts kan dit worden doorgegeven?
- Bij toestemming Informed consent formulier invullen en laten tekenen (zie bijlage 6 )
Bloedonderzoek bron bij laagrisico incident:
- HBsAg cito (< 24 uur)
Bloedonderzoek bron bij hoogrisico incident:
- HBsAg cito (< 24 uur)
- Anti-HCV, en indie positief HCV-RNA – niet cito
- Anti-Hiv cito (< 2 uur)
- De afname van bloed gebeurd in 2 stolbuizen (4 ml) die worden aangeleverd door politie. De stolbuizen zijn aanwezig op de locaties Paardeveld/APU Houten/Bureau Veenendaal/Bureau Amersfoort. Hier zullen lab eveneens formulieren aanwezig zijn. Het afname systeem moet door de afnemend arts zelf worden meegebracht. Via medTzorg kan een venojecthouder en naalden worden verkregen.
- Het afgenomen bloed wordt door de politie naar het dichtstbijzijnde ziekenhuis gebracht: Utrecht en omstreken naar Diaconessenhuis Utrecht, Amersfoort naar de Lichtenberg, Veenendaal naar Gelderse Vallei. De afnemend arts wordt geadviseerd met het betreffende laboratorium en de dienstdoende infectioloog in te lichten dat het bloed eraan komt en de reden van de bepaling.
- In voorkomende gevallen kan de bron ook, zo nodig met begeleiding van een politiefunctionaris, naar het betreffende ziekenhuis worden verwezen voor afname ter plaatse.
- NB – de kosten van de laboratoriumbepalingen worden betaald door de ziektekostenverzekering van de bron en indien het eigen risico nog niet is verbruikt op de bron worden verhaald.
- Spreek af dat de uitslagen van ant-Hiv en HBsAg meteen worden doorgebeld naar de medTzorg arts zodat de eventueel noodzakelijke preventieve behandeling van de verwonde tijdig kan worden gestart (PEP/HBIg/vaccinatie HBV)
3.4 Speciale situaties
De bron is niet beschikbaar of onbekend: met behulp van tabel 2 in bijlage 5 kan een risico inschatting worden gemaakt.
- Bij een laag risico incident wordt voor HBV altijd uitgaan van een positieve bron en overeenkomstig gehandeld (zie bijlage 4)
- Bij een hoog risico incident wordt overlegd met de dienstdoende infectioloog over het al of niet geven van HBIg en het starten met PEP.
Indien de bron wel beschikbaar is maar weigert mee te werken kan indien er sprake is van een (mogelijk) misdrijf waar bij de bron de verdachte is kan de rechter commissaris de verdachte verplichten mee te werken aan het onderzoek door bloed af te staan. De dienstdoende arts kan hiervoor worden ingeschakeld. Er spelen in deze situatie een aantal andere factoren:
- Er is geen sprake van een behandelrelatie en dat moet aan de verdachte worden kenbaar gemaakt.
- Indien de dienstdoende arts betrokken is geweest bij de behandeling van de verdachte mag de arts alleen bloed afnemen indien de verdachte daar uitdrukkelijk toestemming voor geeft.
- De afname gebeurt in aanwezigheid van een opsporingsambtenaar. Deze zorgt ook voor de materialen en de verzending.Afname van 2 stuks 4 ml stolbuisjes (één voor eventueel tegenonderzoek)
- Formeel mag indien de verdachte ondanks het bevel weigert mee te werken bloed met behulp van de sterke arm (onder dwang) worden afgenomen. MedTzorg staat op het standpunt dat artsen niet mee dienen te werken aan bloedafname bij personen die dit weigeren, ook al ligt er een bevel.
- Het onderzoek in het kader van de verdenking op een zedendelict. Dit vindt plaats op het bureau Paardenveld/APU Houten of het UMCU. Het laboratorium onderzoek zal worden verricht op het UMCU en deze gebruiken een ander formaat stolbuizen. Deze buizen zijn beschikbaar op de genoemde locaties en de politie draagt zorg voor de beschikbaarheid. Er worden twee buizen afgenomen, een voor een eventueel tegenonderzoek. De afnamematerialen (venoject oid.) dienen door de arts te worden geregeld. Deze kunnen via medTzorg worden verkregen (zie eerder)
NB – de afname vindt plaats in aanwezigheid van een opsporingsambtenaar.
Bijzondere dank gaat uit naar collega Emile Kruyt, forensisch arts, voor het samenstellen van deze richtlijn.
Namens de richtlijnencommissie,
Tim Peeters, voorzitter (huisarts-justitieel geneeskundige, tpeeters@medtzorg.nl)
4
Literatuur
Literatuur
- Besluit van 14 december 2016 houdende regels over de voorlopige onderzoeken en de vervolgonderzoeken die ter vaststelling van het gebruik van alcohol, drugs en geneesmiddelen in het verkeer kunnen worden ingezet. https://zoek.officielebekendmakingen.nl/stb-2016-529.html
- Besluit van 18 november 2016, houdende regels over de uitvoering van onderzoeken die ter vaststelling van het gebruik van gewelds bevorderende middelen bij geweldplegers kunnen worden ingezet (https://zoek.officielebekendmakingen.nl/stb-2016-450.html)
- Richtlijn Forensische geneeskunde FMG – bloedafname in het kader van artikel 8 Wegenverkeerswet en besluit middelen onderzoek bij geweldsplegers) https://www.forgen.nl/file/4243a1ba7db5267577a0f1035efe4ff2
- https://www.advocaat-verkeersstrafrecht.nl/beoordelingskader-rijden-onder-invloed-van-alcohol-drugs-art-8-wvw/
- NHG standaard Beroerte. Beusmans GHMI, Van Noortwijk-Bonga HGC, Risseeuw NJ, Tjon-A-Tsien MRS, Verstappen WHJM, Burgers JS, Wiersma Tj, Verburg AFE. Huisarts Wet 2013;56(12):626-38. https://www.nhg.org/standaarden/volledig/nhg-standaard-beroerte
- De Nederlandse uitgave van de PHTLS : pre hospital trauma life support. Tweede druk, Reed Business, Amsterdam 2011
- https://lci.rivm.nl/sites/default/files/201801/Landelijke%20Richtlijn%20Prikaccidenten%20webversie.pdf
- https://lci.rivm.nl/richtlijnen/hepatitis-b
- http://regist2.virology-education.com/2015/nlhepdag15/S7_2_Zaaijer.pdf
- https://lci.rivm.nl/richtlijnen/hepatitis-c
- https://lci.rivm.nl/richtlijnen/hivinfectie
- https://zoek.officielebekendmakingen.nl/stb-2010-115.html?zoekcriteria=%3Fzkt%3DUitgebreid%26pst%3DStaatsblad%26vrt%3Dmarkten%2B2010%26zkd%3DInDeGeheleText%26dpr%3DAlle%26sdt%3DDatumUitgifte%26pnr%3D1%26rpp%3D10%26_page%3D26%26sorttype%3D1%26sortorder%3D4&resultIndex=286&sorttype=1&sortorder=4
- NHG behandelrichtlijn traumatische wonden en bijtwonden : https://www.nhg.org/sites/default/files/content/nhg_org/uploads/nhg-behandelrichtlijn_traumatische_wonden_en_bijtwonden.pdf
- RIVM /LCI Richtlijn Tetanus 2018 https://lci.rivm.nl/richtlijnen/tetanus